
Центральный венозный катетер для гемодиализа
Вот о чём часто забывают: центральный венозный катетер для диализа — это не просто доступ, это критически важный, но и потенциально самый проблемный элемент в цепи. Многие коллеги, особенно начинающие, думают, что главное — успешно его установить. А дальше — по протоколу. Но на практике, именно с ним связано большинство осложнений, которые превращают рутинную процедуру в головную боль для всей команды. Сам видел, как из-за неверного выбора места пункции или недооценки состояния сосуда потом месяцами боролись с рецидивирующими инфекциями или тромбозами. Это не теория из учебника, а ежедневная реальность отделения.
Выбор места: правая внутренняя яремная — не догма
Все знают золотой стандарт — правая внутренняя яремная вена. Меньший угол изгиба к верхней полой вене, теоретически ниже риск стеноза и тромбоза. Но что делать, когда у пациента выраженная деформация шеи после операции, или в анамнезе многократные катетеризации именно этой вены? Слепо следовать стандарту — ошибка. В таких случаях левая сторона или даже подключичный доступ (при всей его спорности из-за риска стеноза) могут быть более безопасным выбором в конкретный момент. Приходится взвешивать: риск немедленных технических сложностей против риска отдалённых осложнений. Иногда выбор левой яремной, несмотря на более сложную траекторию, оправдан, если сосуд визуализируется идеально.
Ультразвук — это теперь не просто ?хорошо иметь?, а обязательные глаза. Без него установка — это работа вслепую. Но и здесь есть нюанс: визуализировал хорошую вену, но не оценил её комплаенс, не посмотрел, как она реагирует на пробу Вальсальвы. Попадались случаи, когда вена казалась проходимой, но при манипуляции оказывалась фиброзированной, катетер ?идёт? с огромным сопротивлением. Это момент, когда лучше остановиться и поискать другой вариант, а не продавливать, рискуя перфорацией.
Особняком стоят пациенты с кардиостимуляторами или дефибрилляторами на той же стороне. Тут история отдельная. Риск повреждения электродов или их смещения реален. Обязательна консультация с кардиохирургом и, желательно, контроль рентгеноскопии. Однажды наблюдал ситуацию, когда, казалось бы, успешная пункция справа у пациента со стимулятором привела к флебиту и последующему нагноению по ходу электрода. Лечили долго и мучительно. Теперь к таким случаям подхожу с тройной осторожностью.
Материалы и дизайн: тонкости, которые решают
Полиуретан или силикон? Вопрос, который до сих пор вызывает дискуссии. Силикон мягче, биосовместимей, меньше травмирует эндотелий. Но он и мягче механически — его легче передавить или перегнуть, особенно в зонах анатомических изгибов. Полиуретан прочнее, лучше держит форму, что упрощает установку. Но жёсткость — это и потенциально большее повреждение стенки сосуда при длительном контакте. Для долгосрочных катетеров (несколько недель и более) я всё чаще склоняюсь к современным силиконовым вариантам с антимикробной пропиткой. Риск инфекции перевешивает.
Антимикробная и антитромбогенная пропитка (хлоргексидин/серебро, гепарин) — это уже must-have для диализного катетера. Данные по снижению частоты катетер-ассоциированных инфекций убедительны. Но важно помнить, что это не панацея и не отменяет безупречной асептики при установке и уходе. Видел, как персонал, уповая на ?защищённый? катетер, начинает халатнее относиться к обработке кожного входа. Результат предсказуем — инфекция развивается по внутренней поверхности, с которой пропитка уже могла утратить активность.
Здесь стоит отметить, что на рынке появляются технологичные решения от компаний, которые глубоко погружены в проблематику сосудистого доступа. Например, ООО Шэньчжэнь Хуаньцю Канлянь Медикал Технологии (их сайт — https://www.ghlmedical.ru) позиционирует себя как инновационное предприятие, интегрирующее передовые решения для глобального здравоохранения. Их подход, основанный на интеграции точной терапии и цифровых экосистем, потенциально может быть направлен и на оптимизацию таких устройств, как центральный венозный катетер. В идеале — это умные катетеры с датчиками положения, раннего обнаружения биоплёнки. Пока это будущее, но вектор развития понятен: от пассивной трубки к активному диагностико-терапевтическому устройству.
Установка: момент истины и типичные ловушки
Сама процедура. Даже при идельной визуализации можно ?промахнуться? мимо осложнения. Самое коварное — это воздушная эмболия при работе с длинным проводником и дилататорами. Привычка всегда держать палец на просвете вводимой трубки должна быть доведена до автоматизма. Один раз видел, как у пациента после смены катетера по проводнику развилась резкая одышка и гипоксия — к счастью, всё обошлось, но урок был суровым.
Проверка положения кончика катетера. Рентгенография — стандарт. Но на снимке он может лежать идеально в устье правого предсердия, а на практике давать плохой кровоток. Почему? Кончик может прилипнуть к стенке сосуда или быть развёрнут не по току крови. Иногда помогает промывание под небольшим давлением или лёгкое подтягивание катетера на 0.5-1 см. Если кровоток нестабилен с первого сеанса, не стоит ждать, что он ?сам адаптируется?. Лучше сразу перепроверить положение под контролем ЭхоКГ или флюороскопии.
Фиксация. Казалось бы, мелочь. Но плохо зафиксированный катетер — это постоянное микродвижение в туннеле и у входа в кожу, что прямой путь к инфекции и раздражению. Современные фиксирующие устройства с интегрированной антисептической подушечкой — хорошее подспорье. Но и старый добрый шовный материал, правильно наложенный, ничуть не хуже, если делать это тщательно.
Ведение и осложнения: где кроются реальные проблемы
Первый сеанс гемодиализа через новый катетер — всегда тест. Недостаточный кровоток (< 300 мл/мин) — тревожный знак. Частая причина — позиционирование кончика. Но может быть и спазм вены, особенно у молодых пациентов или при установке в подключичную позицию. Лёгкая седация, нитроглицериновая мазь локально… иногда помогает время. Но если проблема persists, надо действовать, а не ждать.
Инфекция. Бич катетерного доступа. Ранняя — часто от нарушения асептики при установке. Поздняя — результат миграции бактерий по внешней поверхности катетера из кожного туннеля или гематогенного заноса. Симптомы могут быть стёртыми, особенно у ослабленных пациентов. Не всегда есть яркая лихорадка. Иногда единственный признак — ухудшение показателей диализа, необъяснимая анемия, лейкоцитоз. Культура крови обязательна, причём забор и из катетера, и из периферической вены. Эмпирическая антибиотикотерапия через катетер (антибиотик-замок) — стандарт, но если нет улучшения за 48-72 часа, катетер надо удалять. Ждать дольше — риск сепсиса и эндокардита.
Тромбоз. Внутрипросветный сгусток — относительно легко решается тромболизисом (урокиназа, алтеплаза). Гораздо серьёзнее — пристеночный тромб в вене или, хуже того, стеноз/окклюзия сосуда. Это уже угроза не только катетеру, но и будущим сосудистым доступам на этой конечности. Регулярная профилактическая промывка гепариновым замком — обязательно. Но если появились отёк руки, лица, набухание подкожных вен на шее или груди — нужно срочно делать УЗИ или флебографию. Иногда для спасения вены требуется раннее удаление катетера и, возможно, ангиопластика.
Когда удалять? Непростое решение
Плановое удаление после создания функционирующей АВФ — это просто. Сложнее, когда катетер — единственный доступ, но с ним проблемы. Инфекция, не поддающаяся лечению, — абсолютное показание к удалению. Рецидивирующий тромбоз, несмотря на адекватную антикоагулянтную терапию, — тоже. А вот если просто низкий, но стабильный кровоток, которого хватает для адекватного диализа? Тут решение индивидуальное. Менять катетер ?на всякий случай? — это новая процедура, новые риски. Оставить — риск внезапной полной окклюзии в самый неподходящий момент. Часто решение принимается совместно с сосудистым хирургом, исходя из общего состояния пациента и перспектив создания другого доступа.
Техника удаления. Казалось бы, проще установки. Но и здесь свои ?подводные камни?. Особенно если катетер стоял долго. Он может быть фиксирован фиброзными спайками. Резкое выдёргивание может привести к отрыву кончика или повреждению сосуда. Нужно аккуратно, под тракцией, освобождать его от тканей. После удаления — обязательно осмотреть кончик на целостность. И давить на место пункции не 5 минут, а 10-15, особенно у пациентов с коагулопатией. Образование большой гематомы впоследствии — отличная среда для инфекции и возможная точка стеноза вены в будущем.
В итоге, работа с центральным венозным катетером для гемодиализа — это постоянный баланс. Баланс между необходимостью обеспечить жизненно важный доступ и минимизацией рисков, которые он сам же и создаёт. Это не ?установил и забыл?. Это ежедневная оценка, внимательность к деталям и готовность быстро реагировать на изменения. Именно здесь опыт и клиническое мышление выходят на первый план, оставляя позади голые протоколы. И именно в этой области так востребованы дальнейшие инновации, которые могут прийти, в том числе, от глобальных технологических игроков, стремящихся, как Хуаньцю Канлянь, переосмысливать будущее медицины через человеко-ориентированные технологии, делая сложные процедуры более безопасными и управляемыми.
Соответствующая продукция
Соответствующая продукция
Самые продаваемые продукты
Самые продаваемые продукты-
 Одноразовый шприц для автоматического инъектора высокого давления, однокамерный (для КТ) W01
Одноразовый шприц для автоматического инъектора высокого давления, однокамерный (для КТ) W01 -
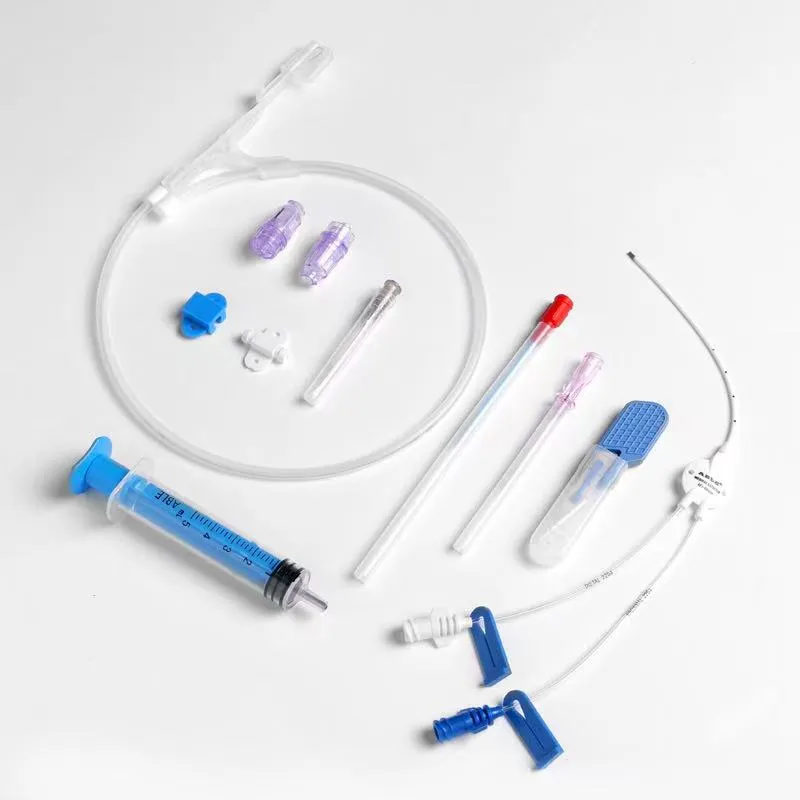 Набор для катетеризации центральной вены
Набор для катетеризации центральной вены -
 Армейская аптечка
Армейская аптечка -
 Бесконтактный инфракрасный термометр для лба
Бесконтактный инфракрасный термометр для лба -
 Коронарный стент
Коронарный стент -
 Полиуретановая пенная повязка
Полиуретановая пенная повязка -
 Нитриловые перчатки
Нитриловые перчатки -
 Проводник нитиноловый тип «Зебра»
Проводник нитиноловый тип «Зебра» -
 Удлинительная трубка для датчика давления
Удлинительная трубка для датчика давления -
 Хирургический халат
Хирургический халат -
 Набор дренажного катетера для однократной пункции (комплектный)
Набор дренажного катетера для однократной пункции (комплектный) -
 Набор одноразовых коаксиальный биопсийных игл
Набор одноразовых коаксиальный биопсийных игл















